Brachiterapia : impiego, risultati e procedure
La brachiterapia è una procedura che prevede il posizionamento di materiale radioattivo all’interno del corpo. La brachiterapia è un tipo di radioterapia che viene utilizzata per curare il cancro. La brachiterapia è talvolta chiamata radiazione interna.
La brachiterapia permette ai medici di erogare dosi più elevate di radiazioni a zone più specifiche del corpo, rispetto alla forma convenzionale di radioterapia (radioterapia esterna). La brachiterapia può causare meno effetti collaterali e il tempo di trattamento totale è di solito più breve.
Perché viene fatta?
La brachiterapia è usato per trattare diversi tipi di cancro, tra cui:
- Cancro del dotto biliare
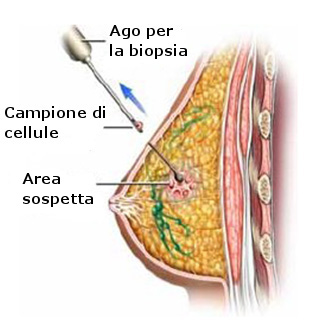
- Cancro al seno
- Cancro della cervice
- Cancro endometriale
- Cancro dell’occhio
- Tumori della testa e del collo
- Cancro ai polmoni
- Il cancro alla prostata
- Tumore del retto
- Cancro della pelle
- Tumori dei tessuti molli
- Cancro vaginale
La brachiterapia può essere utilizzata da sola o in combinazione con altri trattamenti. Per esempio, la brachiterapia è talvolta usato dopo l’intervento chirurgico per distruggere eventuali cellule tumorali che possono rimanere. La brachiterapia può essere utilizzata anche con la radioterapia esterna.
Rischi
Gli effetti collaterali della brachiterapia sono specifici per l’area da trattare, poiché brachiterapia concentra radiazioni in una piccola zona di trattamento. Si possono verificare dolore e gonfiore nella zona di trattamento. Chiedere al medico quali effetti collaterali ci si può aspettare dal trattamento.