Ultimo Aggiornamento 19 Settembre 2019
L’ischemia miocardica si verifica quando il flusso di sangue al muscolo cardiaco è diminuito per un blocco parziale o totale di un’arteria che porta sangue al cuore. La riduzione del flusso ematico riduce il rifornimento di ossigeno del cuore.
Purtroppo l’ischemia miocardica, chiamata anche ischemia cardiaca, può danneggiare il muscolo cardiaco, riducendo la sua capacità di pompare in modo efficiente. Un improvviso, blocco delle arterie coronarie può portare ad un attacco di cuore.
L’ischemia miocardica può anche causare gravi anomalie del ritmo cardiaco.
Il trattamento per l’ischemia miocardica è diretto a migliorare il flusso di sangue al muscolo cardiaco e può includere farmaci, una procedura per aprire le arterie bloccate o l’intervento di bypass coronarico. Un sano stile di vita è importante per curare e prevenire l’ischemia miocardica.
Sintomi
Alcune persone che hanno l’ischemia miocardica non sperimentano segni o sintomi (ischemia silente). Quando l’ischemia del miocardio causa segni e sintomi, questi possono includere:
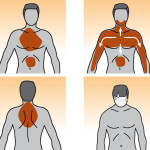
- Dolore al petto, di solito sul lato sinistro del corpo (angina pectoris)
- Dolore al collo o alla mandibola
- Dolore alla spalla o al braccio
- Mancanza di fiato
- Nausea e vomito
Se si dispone di dolore al petto, soprattutto se è accompagnato da uno o più degli altri segni e sintomi sopra elencati, chiamare immediatamente il 118.
Cause
- L’ischemia miocardica si verifica quando il flusso di sangue attraverso uno o più dei vasi sanguigni che porta al cuore (arterie coronarie) è diminuito. Questa riduzione del flusso ematico porta ad una diminuzione della quantità di ossigeno che il muscolo cardiaco (miocardio) riceve.
- L’ischemia miocardica può verificarsi lentamente mano a mano che le arterie si bloccano nel corso del tempo, o può accadere rapidamente quando un’arteria si blocca improvvisamente.
Condizioni che possono causare l’ischemia miocardica sono:
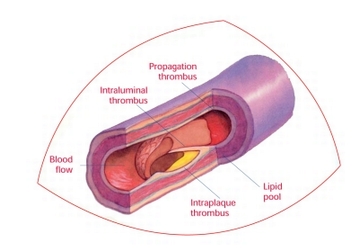
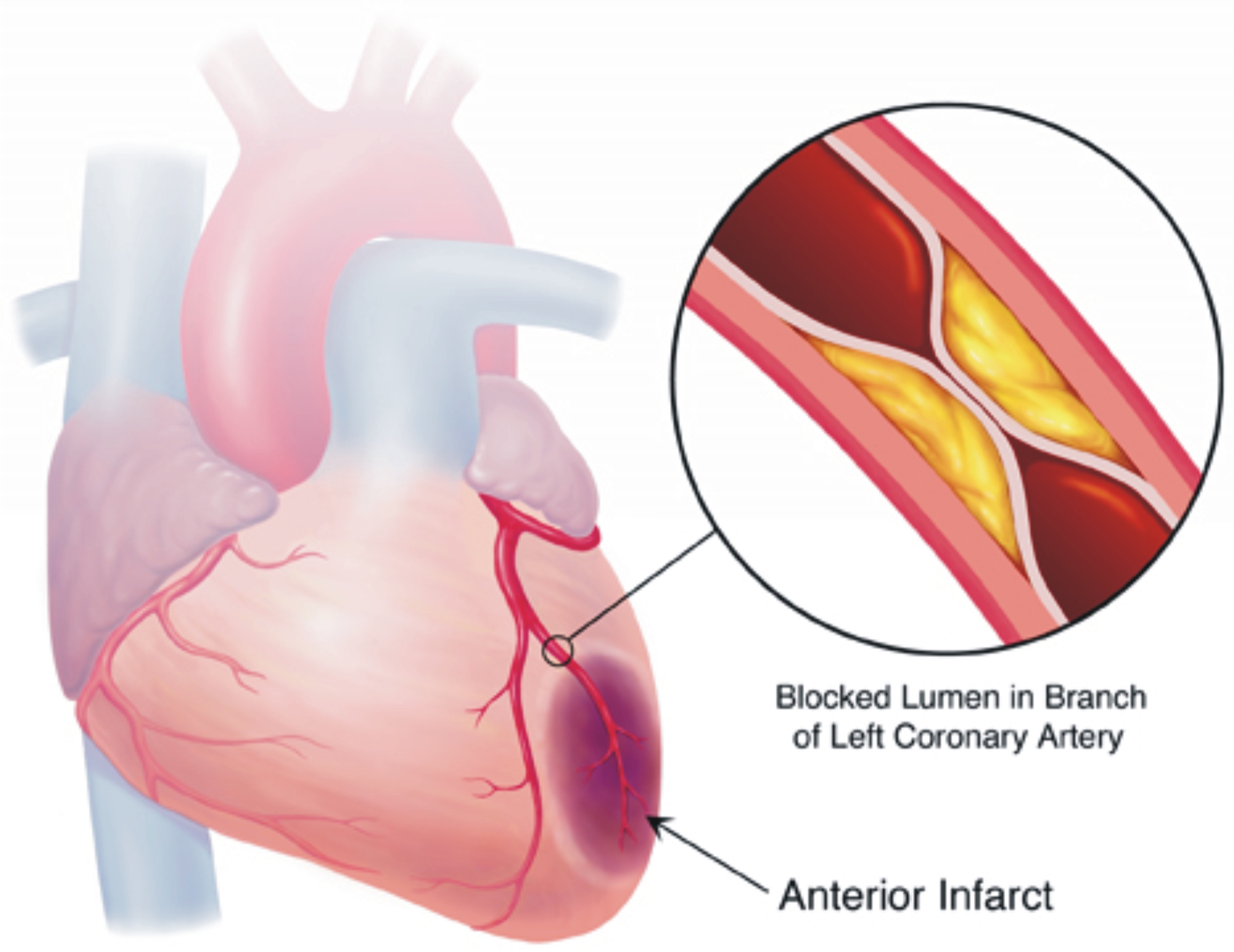
- La malattia coronarica (aterosclerosi). L’aterosclerosi si verifica quando placche fatte di colesterolo e di altri prodotti di scarto cellulare si accumulano sulle pareti delle arterie e limitano il flusso sanguigno. L’aterosclerosi delle arterie del cuore si chiama malattia coronarica ed è la causa più comune di ischemia miocardica.
- Coagulo di sangue. Le placche che si sviluppano nell’aterosclerosi possono rompersi, causando un coagulo di sangue, che può portare all’ ischemia del miocardio, risultando in un attacco di cuore.
- Spasmo coronarico. Uno spasmo coronarico è una breve, contrazione dei muscoli della parete arteriosa. Questo può addirittura impedire il flusso di sangue a una parte del muscolo cardiaco.
- Gravi malattie. L’ischemia miocardica può verificarsi quando le richieste metaboliche del cuore aumentano o quando la pressione del sangue è molto basso a causa di infezioni, emorragie o altre gravi malattie.
Fattori di rischio
I fattori che possono aumentare il rischio di sviluppare ischemia miocardica sono:
- Tabacco. l’esposizione al fumo passivo danneggia le pareti interne delle arterie comprese le arterie al cuore, questa cosa permette depositi di colesterolo e altre sostanze che rallentano il flusso sanguigno. Fumare aumenta anche il rischio di coaguli di sangue che si formano nelle arterie che possono causare ischemia miocardica.
- Diabete. Il diabete,aumenta il rischio di ischemia del miocardio e di altre disfunzioni cardiache.
- L’alta pressione sanguigna. Nel corso del tempo, la pressione alta può danneggiare le arterie che alimentano il cuore, accelerando l’aterosclerosi.
- Elevati livelli ematici di colesterolo. Il colesterolo è una parte importante dei depositi che possono restringere le arterie in tutto il corpo, comprese quelle che alimentano il cuore. Un livello elevato del tipo sbagliato di colesterolo nel sangue aumenta il rischio di ischemia miocardica. Lipoproteine a bassa densità (LDL) (il colesterolo “cattivo”) è più probabile che stringano le arterie.
- Un livello elevato di LDL è indesiderabile ed è spesso il risultato di una dieta ricca di grassi saturi e colesterolo. Un alto livello di trigliceridi, un tipo di grassi nel sangue relativi alla dieta, è anche auspicabile. Tuttavia, un alto livello di lipoproteine ad alta densità (HDL) colesterolo (il colesterolo “buono”), aiuta il corpo a ripulire l’eccesso di colesterolo, e riduce il rischio di attacco cardiaco.
- Mancanza di attività fisica. Le persone che praticano regolare esercizio aerobico hanno una migliore forma fisica cardiovascolare, che diminuisce il rischio di ischemia miocardica. L’esercizio fisico abbassa anche la pressione arteriosa alta.
- L’obesità. Le persone obese hanno una elevata percentuale di grasso corporeo, spesso con un indice di massa corporea di 30 o superiore. L’obesità aumenta il rischio di ischemia miocardica, perché è associata con alti livelli di colesterolo nel sangue, pressione alta e diabete.
- Storia di famiglia. In presenza di una storia familiare di infarto miocardico o malattia coronarica, si potrebbe avere un aumentato rischio di ischemia miocardica.
Complicazioni
L’ischemia miocardica può portare a una serie di gravi complicazioni, tra cui:
- Ritmo cardiaco irregolare (aritmia). Il muscolo cardiaco ha bisogno di ossigeno per pompare in modo corretto. Quando il cuore non riceve abbastanza ossigeno, gli impulsi elettrici nel cuore che coordinano il battito cardiaco potrebbero non funzionare correttamente, causando aritmie. In alcuni casi, le aritmie possono essere fatali.
- Lesioni muscolo cardiaco. L’ischemia miocardica può danneggiare il muscolo cardiaco stesso, portando a una riduzione della sua capacità di pompare sangue in modo efficace al resto del corpo.
- Attacco cardiaco (infarto del miocardio). Se una arteria coronaria è completamente bloccata, la mancanza di sangue e di ossigeno può portare a un attacco di cuore che distrugge parte del muscolo cardiaco, causando gravi danni e in alcuni casi decesso.
Diagnosi
Insieme all’anamnesi e un approfondito esame fisico, i test e le procedure utilizzate per la diagnosi di ischemia miocardica sono:
- Elettrocardiogramma (ECG). Questo test registra l’attività elettrica del cuore mediante elettrodi attaccati alla pelle.
- Ecocardiogramma. Questo test utilizza onde sonore per produrre un’immagine del cuore.
- Scansione nucleare. Questo test permette di identificare problemi del flusso di sangue al cuore.
- Angiografia coronarica. L’angiografia coronarica utilizza raggi X per esaminare l’interno dei vasi sanguigni del cuore.
- TAc cardiaca. La TAC può determinare se si dispone di calcificazione coronarica,un segno di aterosclerosi coronarica.
- Monitoraggio Holter. Un monitor Holter è un piccolo dispositivo indossabile in grado di registrare il ritmo cardiaco.
 Trattamenti e farmaci
Trattamenti e farmaci
Il trattamento dell’ischemia miocardica è diretto a migliorare il flusso di sangue al muscolo cardiaco. A seconda della gravità della condizione, si può essere trattati con i farmaci, sottoposti a un intervento chirurgico o entrambe le procedure.
Farmaci
I farmaci che possono essere usati per trattare l’ischemia del miocardio sono:
- Aspirina. Il medico può consigliare di prendere una aspirina al giorno. Ciò può ridurre la tendenza del sangue di coagularsi, questo può aiutare a prevenire l’ostruzione delle arterie coronarie. Ci sono alcuni casi in cui l’aspirina non è appropriata, come ad esempio se si ha un disturbo emorragico o se si sta già prendendo un altro anticoagulante.
- Nitroglicerina. Questo farmaco apre temporaneamente i vasi sanguigni arteriosi, migliorando il flusso sanguigno da e verso il cuore.
- I beta-bloccanti. Questi farmaci aiutano a rilassare il muscolo cardiaco, rallentando il battito cardiaco, e diminuendo la pressione sanguigna.
- Farmaci per abbassare il colesterolo. Diminuendo la quantità di colesterolo nel sangue, specialmente le lipoproteine a bassa densità (LDL) o colesterolo “cattivo”, si diminuisce la materia prima che si deposita sulle arterie coronarie.
- Calcio-antagonisti. I bloccanti dei canali del calcio, calcio-antagonisti, rilassano e allargano i vasi sanguigni influenzando le cellule muscolari nelle pareti delle arterie. Questo aumenta il flusso di sangue nel cuore.
- Inibitori dell’enzima di conversione dell’angiotensina (ACE). Questi farmaci aiutano a rilassare i vasi sanguigni e ad abbassare la pressione arteriosa. Gli ACE-inibitori impediscono ad un enzima nel corpo di produrre angiotensina II.
- Ranolazina (Ranexa). Questo farmaco aiuta a rilassare le arterie del cuore e viene utilizzato per le persone con ischemia del miocardio che non rispondono ad altri farmaci.
Procedure per migliorare il flusso sanguigno
A volte un trattamento più aggressivo è necessario per migliorare il flusso sanguigno. Le procedure chirurgiche che possono aiutare sono:
- Angioplastica e stenting. Durante l’angioplastica il medico inserisce un tubo lungo e sottile (catetere) nella parte ristretta dell’arteria. Un filo con un piccolo palloncino sgonfio viene fatto passare attraverso il catetere per l’area ristretta. Il palloncino viene poi gonfiato per allargare l’arteria, e poi una piccola bobina di rete metallica (stent) viene generalmente inserita per mantenere aperta l’arteria. Alcuni stent rilasciano lentamente il farmaco per aiutare a mantenere aperta l’arteria. Questa procedura migliora il flusso sanguigno nel cuore, riducendo o eliminando l’ischemia miocardica.
- Intervento di bypass coronarico. Questo permette al sangue di fluire intorno all’arteria coronaria ostruita o ristretta. Poiché questo richiede una chirurgia a cuore aperto, è in genere riservata ai casi più gravi
Referenze
Deedwania PC. Ischemia miocardica silenziosa: epidemiologia e patogenesi. www.uptodate.com/home.
Kannam JP. Cardiopatia ischemica stabile: panoramica delle cure. www.uptodate.com/home. .
Jhamnani S, et al. Meta-analisi degli effetti delle modifiche dello stile di vita sul carico arteriosclerotico coronarico e carotideo. American Journal of Cardiology. 2015; 115: 268.
Sandesara PB, et al. Riabilitazione cardiaca e riduzione del rischio: tempo di “rinnovare e rinvigorire”. American College of Cardiology. 2015; 65: 389.
Goldberger AL. Elettrocardiogramma nella diagnosi di ischemia miocardica e infarto. www.uptodate.com/home.
Simons M, et al. Nuove terapie per l’angina pectoris. www.uptodate.com/home.