Ultimo Aggiornamento 9 Febbraio 2016
La tubercolosi(TBC) è una malattia infettiva potenzialmente grave che colpisce principalmente i polmoni. I batteri che causano la tubercolosi si trasmettono da persona a persona tramite goccioline liberate nell’aria attraverso tosse e starnuti.
La tubercolosi un tempo era rara nei paesi sviluppati, ma il numero di casi di tubercolosi è fortemente aumentato a partire dal 1985. Parte della crescita è stato causata dalla comparsa del virus HIV, il virus che causa l’AIDS.
Molti ceppi di tubercolosi sono in grado di resistere agli effetti dei farmaci più comunemente usati per trattare la malattia. Le persone con la tubercolosi attiva devono prendere diversi tipi di farmaci per molti mesi nel tentativo di sradicare l’infezione e prevenire lo sviluppo della resistenza agli antibiotici.
Sintomi
Anche se il corpo ospita il batterio che causa la tubercolosi, il sistema immunitario in genere può impedire lo sviluppo della malattia. Per questo motivo, i medici fanno una distinzione tra:
Tubercolosi latente. In questa condizione, si ha una infezione TB, ma il batterio rimane nel corpo in uno stato inattivo, e non causan sintomi. La tubercolosi latente, chiamata anche tubercolosi attiva o infezione da TBC, non è contagiosa.
TBC attiva. Questa condizione è contagiosa. Può verificarsi nelle prime settimane dopo l’infezione con il batterio della TBC, o potrebbe accadere anni dopo. Fortunatamente la maggior parte delle persone infette con germi della turbercolosi, non sviluppa mai la forma attiva
Segni e sintomi di TBC attiva includono:
- Tosse
- Perdita di peso inspiegabile
- Fatica
- Febbre
- Sudorazione notturna
- Brividi
- Perdita di appetito
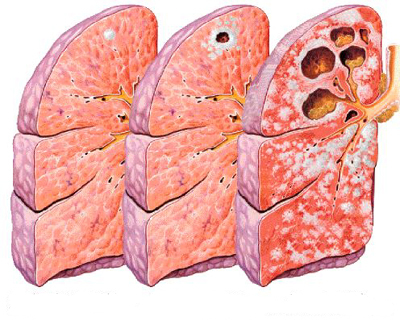
Quali organi sono colpiti?
La tubercolosi attacca di solito i polmoni. Segni e sintomi di TBC dei polmoni sono:
- Tosse che dura tre o più settimane
- Tosse con sangue
- Dolore al petto, o dolore con la respirazione
Ma la tubercolosi può colpire anche altre parti del corpo, compresi i reni, la colonna vertebrale o il cervello. Quando la tubercolosi si verifica al di fuori dei polmoni, i sintomi variano a seconda degli organi coinvolti. Per esempio, la tubercolosi della colonna vertebrale può dare mal di schiena, e la tubercolosi nei reni potrebbe causare sangue nelle urine.
Consultare sempre il medico se si ha febbre, perdita di peso inspiegabile, sudorazione notturna o una tosse persistente. Questi sono spesso segni di tubercolosi, ma possono anche derivare da altri problemi medici.
Cause
La tubercolosi è causata da batteri che si diffondono da persona a persona attraverso le goccioline microscopiche liberate nell’aria. Questo può accadere quando qualcuno con la TBC in forma attiva tossisce, parla, starnutisce, sputa, canta o ride.
Sebbene la tubercolosi sia contagiosa, non è particolarmente facile ammalarsi.
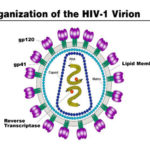
HIV e TBC
Dal 1980, il numero di casi di tubercolosi è aumentato drammaticamente a causa della diffusione dell’HIV, il virus che causa l’AIDS.
L’infezione da HIV sopprime il sistema immunitario, rendendo difficile per il corpo controllare il batterio della TBC. Come risultato, le persone con HIV shanno spesso più probabilità di contrarre la TBC.
TBC resistente ai farmaci
Un altro motivo per cui la tubercolosi rimane uno dei maggiori problemi è l’aumento dei ceppi batterici farmaco-resistenti. Fin dal primi antibiotici che sono stati utilizzati per combattere la tubercolosi 60 anni fa, il germe ha sviluppato la capacità di sopravvivere all’attacco, e la capacità viene trasmessa ai suoi discendenti. Ceppi farmaco-resistenti di tubercolosi emergono quando un antibiotico non riesce a eliminare tutti i batteri bersaglio. I batteri diventano resistenti a quel particolare farmaco e spesso anche ad altri antibiotici.
Fattori di rischio
Chiunque può avere la tubercolosi, ma alcuni fattori possono aumentare il rischio della malattia. Questi fattori includono:
- Indebolimento del sistema immunitario
Un sistema immunitario sano può spesso combatte con successo ilbatterio della TBC. Alcune condizioni rendono il sistema immunitario debole, facendo si che la malattia possa attivarsi e queste sono
- HIV / AIDS
- Diabete
- Stadio terminale della malattia renale
- Trattamento del cancro, come la chemioterapia
- Farmaci per prevenire il rigetto degli organi trapiantati
- Alcuni farmaci usati per trattare l’artrite reumatoide, malattia di Crohn e psoriasi
- Malnutrizione
- L’età avanzata
Il rischio di contagio è maggiore per le persone che vivono o viaggiano in paesi che hanno alti tassi di tubercolosi, come ad esempio:
- Africa sub-sahariana
- India
- Messico
- Le isole del Sud-Est asiatico e Micronesia
- Parti della ex Unione Sovietica
Condizioni sociali
- Mancanza di cure mediche. in alcuni paesi, le persone a basso reddito o irregolari, non hanno accesso a cure mediche. Questo crea un grave problema, perchè una TBC non diagnostica e magari attiva può diffondersi in modo estremamente capillare tra la gente.
- Abuso di sostanze. droga o alcol indeboliscono il sistema immunitario che rende più vulnerabili alla tubercolosi.
- Salute e lavoro . contatti regolari con le persone che sono malate di TBC aumenta le possibilità di esposizione al batterio . Indossare una maschera e frequenti lavaggi delle mani riducono notevolmente il rischio.
- Lavori e strutture. Le persone che vivono o lavorano nelle carceri, centri di immigrazione o case di cura sono tutti a rischio di tubercolosi. Questo perché il rischio della malattia è superiore ovunque ci sia sovraffollamento e scarsa ventilazione.
- Vivere in un campo profughi . Indeboliti dalla cattiva alimentazione e da condizioni antigieniche precarie, i rifugiati sono particolarmente esposti al rischio di infezione da tubercolosi.
Complicazioni
Senza trattamento, la tubercolosi può essere fatale. La malattia colpisce in genere i polmoni, ma può diffondersi in altre parti del corpo attraverso il flusso sanguigno. Gli esempi includono:
- Ossa. dolore spinale e distruzione articolare possono derivare da tubercolosi che colpisce le ossa.
- Cervello. La tubercolosi nel cervello può causare meningite, un gonfiore talvolta fatale delle membrane che rivestono il cervello e il midollo spinale.
- Fegato o reni.
- Cuore. La tubercolosi può infettare i tessuti che circondano il cuore, provocando infiammazione che possono interferire con la capacità del cuore di pompare in modo efficace. Questa condizione, è chiamata tamponamento cardiaco, può essere fatale.
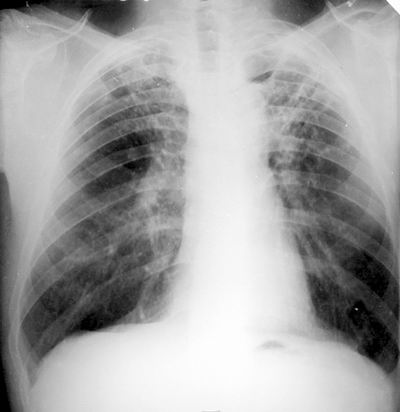
Diagnosi
Lo strumento più comunemente usato per diagnosticare la tubercolosi è un semplice test cutaneo. Una piccola quantità di una sostanza chiamata tubercolina PPD viene iniettata appena sotto la pelle dell’avambraccio.
Entro 48 a 72 ore, un professionista sanitario controllerà il braccio per cercare presenza di gonfiore al sito di iniezione. Un duro, o leggermente rialzato punto rosso identifica una possibile presenza di infezione da tubercolosi.
I risultati possono essere sbagliati
Il test cutaneo TB non è perfetto. A volte, suggerisce che le persone hanno la tubercolosi quando in realtà non è così. Può anche indicare che un soggetto sia sano, quando in realtà è infetto.
I falsi positivi al test possono accadere se si è stati vaccinati con il bacillo di Calmette-Guerin. Questo vaccino contro la tubercolosi è raramente utilizzato in europa, ma è ampiamente usato nei paesi con alti tassi di infezione da tubercolosi.
I risultati falsi negativi possono verificarsi in alcune persone, compresi i bambini, gli anziani e i malati di AIDS. Un falso negativo può verificarsi anche nelle persone che sono state recentemente infettati con la TBC, ma il loro sistema immunitario non ha avuto il tempo di reagire.
Gli esami del sangue
Esami del sangue possono essere utilizzati per confermare o escludere una tubercolosi attiva o latente. Questi test utilizzano una tecnologia sofisticata per misurare la reazione del sistema immunitario verso il batterio della TBC.
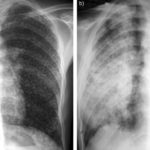
La radiografia del torace
Questo test può mostrare macchie bianche nei polmoni, o può rivelare cambiamenti nei polmoni causati dalla tubercolosi attiva.
Test dell’espettorato
Se la radiografia del torace mostra segni di tubercolosi, il medico può prelevare un campione dell’espettorato. Questo aiuta a scegliere i farmaci che hanno più probabilità di sconfiggere la malattia.
Trattamenti
I farmaci sono la base del trattamento della tubercolosi. Ma trattare la TBC richiede molto più tempo rispetto ad altre infezioni batteriche. Con la tubercolosi, è necessario prendere antibiotici per almeno 6-9 mesi.
I comuni farmaci anti-TBC
Se si dispone di tubercolosi latente, può essere necessario prendere un solo tipo di farmaco. La tubercolosi attiva, soprattutto se si tratta di un ceppo resistente al farmaco, richiederà diversi farmaci contemporaneamente. I farmaci più comunemente usati per trattare la tubercolosi sono:
- Isoniazide
- Rifampicina (Rifadin, Rimactane)
- Etambutolo (Myambutol)
- Pirazinamide
Effetti collaterali
Gli indesiderati effetti collaterali dei farmaci anti-TBC non sono comuni, ma possono essere gravi quando si verificano. Tutti i farmaci della tubercolosi possono essere altamente tossici per il fegato.
Durante l’assunzione di questi farmaci, chiamare immediatamente il medico se si verificano una delle seguenti condizioni:
- Nausea o vomito
- Perdita di appetito
- Un colore giallo della pelle (ittero)
- Urine scure
- Una febbre che dura tre o più giorni e non ha una causa evidente
Completare il trattamento è indispensabile
Dopo poche settimane di cura, ci si può iniziare a sentire meglio. Si potrebbe essere tentati di interrompere l’assunzione del farmaci anti-TBC. Ma è fondamentale prednere tutto il ciclo completo di terapia esattamente come prescritto dal medico. L’interruzione del trattamento può far diventare resistenti ai farmaci i batteri ancora presenti, portando ad una TBC che è molto più pericolosa e difficile da trattare.
Domande e risposte su tubercolosi. Centri per il controllo e la prevenzione delle malattie. http://www.cdc.gov/tb/publications/faqs/default.htm. Consultato il 7 giugno 2014.
Zumla A, et al. Tubercolosi. New England Journal of Medicine. 2013; 368: 745.
Cruz-Knight W, et al. Tubercolosi: una panoramica. Primary Care Clinics Ufficio Practice. 2013; 40: 743.
Longo DL, et al. In linea di Harrison. 18 ° ed. New York, NY: The McGraw-Hill; 2012. http://www.accessmedicine.com/resourceTOC.aspx?resourceID=4. Consultato il 4 giugno 2014.
Wong EB, et al. La sfida: nuove terapie per la tubercolosi. Trends in Microbiologia. 2013; 21: 493.