Ultimo Aggiornamento 19 Ottobre 2024
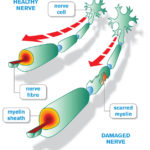
Il termine neuromielite ottica abbreviato NMO, è un disturbo del sistema nervoso centrale che colpisce principalmente i nervi oculari (neurite ottica) e il midollo spinale (mielite). L’NMO è anche noto come disturbo dello spettro della neuromielite ottica o malattia di Devic.
Questa condizione si verifica quando il sistema immunitario del corpo reagisce contro le sue stesse cellule nel sistema nervoso centrale, principalmente nei nervi ottici e nel midollo spinale, ma a volte nel cervello.
La causa della neuromielite ottica è di solito sconosciuta, anche se a volte può comparire dopo un’infezione o può essere associata ad un’altra condizione autoimmune. La neuromielite ottica è spesso diagnosticata erroneamente come sclerosi multipla (SM) o percepita come un tipo di SM , ma l’ NMO è una condizione distinta.
La neuromielite ottica può causare cecità in uno o entrambi gli occhi, debolezza o paralisi alle gambe o alle braccia, spasmi dolorosi, perdita di sensibilità, vomito incontrollabile e singhiozzo, e disfunzione della vescica o dell’intestino da danni al midollo spinale. I bambini possono sperimentare confusione, convulsioni o coma .
Le riacutizzazioni di neuromielite ottica possono essere reversibili, ma possono essere abbastanza gravi da causare una perdita visiva permanente e problemi con la deambulazione.
Diagnosi
Il medico eseguirà una valutazione approfondita per escludere altre condizioni del sistema nervoso (neurologiche) che presentano segni e sintomi simili alla neuromielite ottica. Distinguere l’NMO dalla sclerosi multipla e altre condizioni assicura che il paziente riceva il trattamento più appropriato.
Per diagnosticare la condizione, il medico esaminerà la storia clinica e i sintomi ed eseguirà un esame fisico. Il medico può anche eseguire:
- Esame neurologico. Un neurologo esamina i movimenti, la forza muscolare, la coordinazione, la sensazione, la memoria e le funzioni del pensiero (cognitive), la visione e la parola. Anche un oculistapuò essere coinvolto in questoa serie di esami.
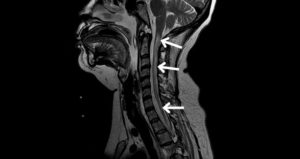
- Risonanza magnetica (MRI). Una risonanza magnetica utilizza potenti magneti e onde radio per creare una visione dettagliata del cervello, dei nervi ottici e del midollo spinale. Il medico potrebbe essere in grado di rilevare lesioni o aree danneggiate.
- Analisi del sangue. Il medico potrebbe testare il sangue per l’autoanticorpo NMO-IgG (noto anche come autoanticorpo acquaporina-4 – AQP4), che aiuta i medici a distinguere NMO dalla SM e da altre condizioni neurologiche.
- Puntura lombare (spinale). I medici testano i livelli di cellule immunitarie, proteine e anticorpi nel fluido spinale. Questo test può aiutare il medico a distinguere NMO dalla sclerosi multipla. Nella NMO , il fluido spinale può mostrare un numero elevato di globuli bianchi, superiore a quello visto sclerosi multipla , anche se questo non sempre avviene.
- Test di risposta degli stimoli. Per sapere quanto bene il cervello risponde a stimoli come suoni, vista o tatto.
Durante questi test, i medici attaccano piccoli elettrodi al cuoio capelluto e, in alcuni casi, al lobi delle orecchie, al collo, al braccio, alle gambe e alla schiena. L’attrezzatura collegata agli elettrodi registra le risposte del cervello agli stimoli. Questi test aiutano il medico a trovare lesioni o aree danneggiate nei nervi, nel midollo spinale, nel nervo ottico, nel cervello o nel tronco cerebrale.
Trattamenti e terapie
La neuromielite ottica non può essere curata, sebbene la remissione a lungo termine possa essere possibile con la giusta gestione. Il trattamento prevede terapie per invertire i sintomi recenti e prevenire futuri attacchi.
Inversione dei sintomi. Nella fase iniziale di un attacco , il medico può prescrivere un farmaco corticosteroide, metilprednisolone (Solu-Medrol), per via endovenosa. Il farmaco di solito viene somministrato per circa cinque giorni, dopodiché si ridurrà gradualmente per diversi giorni.
Lo scambio di plasma è spesso raccomandato come primo o secondo trattamento, di solito in aggiunta alla terapia steroidea. In questa procedura, viene rimosso del sangue dal corpo e le cellule del sangue vengono separate meccanicamente dal fluido (plasma).
I medici mescolano le cellule del sangue con una soluzione sostitutiva e restituiscono il sangue al corpo. I medici possono anche aiutare a gestire altri sintomi che potrebbero verificarsi, come dolore o problemi muscolari.
Prevenire attacchi futuri
Il personale sanitario può raccomandare di assumere una dose più bassa di corticosteroidi per un lungo periodo di tempo per evitare futuri attacchi e le ricadute.
Il medico può anche raccomandare l’assunzione di un farmaco che sopprime il sistema immunitario, oltre ai corticosteroidi . I farmaci immunosoppressivi che possono essere prescritti includono l’azatioprina (Imuran, Azasan), il micofenolato mofetile (Cellcept) o il rituximab (Rituxan).
Sintomi e diagnosi di NMO. Società nazionale di sclerosi multipla. https://www.nationalmssociety.org/What-is-MS/Related-Conditions/Neuromyelitis-Optica-(NMO)/Symptoms-and-Diagnosis.
Wingerechuk DM, et al. Criteri diagnostici rivisti per neuromielite ottica. Neurologia. 2006; 66: 1485.
Rete di centri di MS pediatrici. Società nazionale di sclerosi multipla. https://www.nationalmssociety.org/What-is-MS/Who-Gets-MS/Pediatric-MS/Care-for-Pediatric-MS